さて、ここまで述べてきた三要素モデル(epidemiological triad)、あるいはそれに類する思考過程は、臨床感染症医にとって比較的なじみ深いものです。
しかし、血液悪性腫瘍患者をはじめとする免疫不全患者の感染症診療においては、この三要素モデル“Epidemiologic Triad”を用いた思考が最も適していると考えます。
免疫不全患者では、宿主防御機構の低下により炎症反応が十分に惹起されにくく、症状が非特異的となる傾向があります。
その結果、臓器特異的症状に乏しく、臓器を起点とした診断推論が困難となる場面が少なくありません。
免疫能が保たれている患者を対象とする一般的な感染症診療では、臨床推論は多くの場合「臓器(Organ)」から開始されます。
患者が咳嗽や喀痰を訴えれば「肺」、頻尿や排尿痛があれば「泌尿器」といった具合に、症状や身体所見は比較的明確に特定の臓器を指し示します。
これは、宿主免疫が正常に機能しているため、感染部位において十分な炎症反応が生じ、臨床症状や画像所見として可視化されるからです。
この「通常の流れ」では、局所の炎症反応や画像所見(例えば肺浸潤影)から感染臓器を特定し、次にその臓器で想定される微生物(Agent)を列挙し、最後に宿主因子(Host)を考慮して治療戦略を調整します。
ここでは、宿主の状態はあくまで「背景因子」の一つに位置づけられ、診断の起点は常に「炎症が起きている場所」にあります。
しかし、免疫不全患者では、この前提がしばしば成立しません。
このため、「感染臓器」「病原微生物」「患者背景」という三要素で感染症を捉える枠組みは、免疫不全患者では機能しにくい状況が頻発します。
そこで免疫不全患者の診療では、「感染臓器」を診断の起点とするのではなく、「病原微生物」「患者背景」「環境」という三要素の相互作用の結果として病態が表出する「フィールド」として臓器を位置づける、Epidemiological Triad の考え方が有用となります。
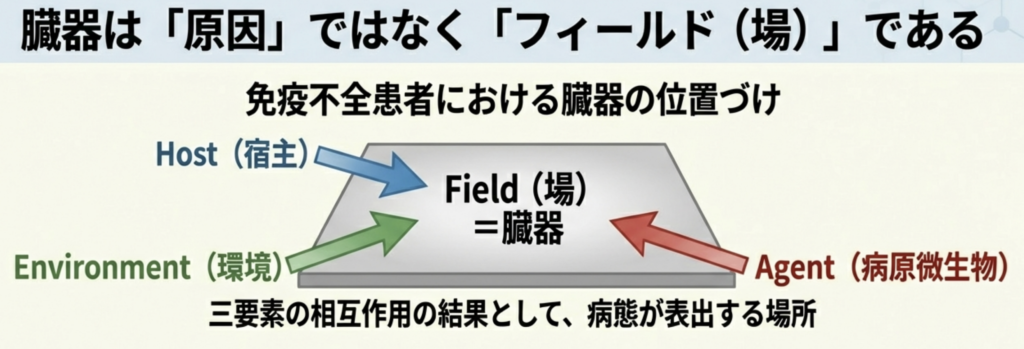
免疫不全患者におけるもう一つの重要な特徴は、原因微生物の想定が難しいという点です。
免疫正常者では、特定の臓器症状や臨床像から、関与しうる微生物を比較的容易に推定できます。
例えば、肺炎であれば肺炎球菌やインフルエンザウイルス、マイコプラズマが、尿路感染症であれば大腸菌が主要な起因菌として想定されます。
一方、免疫不全患者では、同一の臓器症状であっても関与しうる微生物のスペクトラムが著しく拡大・多様化します。
加えて、そもそも臓器症状自体が不明瞭である場合も少なくありません。
その結果、臓器所見から起因菌を推定するアプローチが成立しにくくなり、「患者背景」や「環境」といった因子の重要性が相対的に高まります。

私は血液内科医として、がん感染症を専門としています。
この領域における免疫不全患者の「患者背景」や「環境」とは、主として原疾患そのものに加え、抗がん剤治療、放射線治療、造血幹細胞移植、免疫細胞療法などの治療介入を指します。
したがって、この分野を理解するためには、原疾患・各治療法が宿主防御機構にどのような影響を与えるのかを正確に把握し、治療段階ごとの感染症リスクを予見できることが不可欠となります。
逆に言えば、特定の宿主防御機構の欠損と特定の病原体との間には、比較的再現性の高い関連パターンが存在します。
そのため、検出された病原体や臨床像から、宿主背景や環境因子を逆算的に推論することが可能となります。
専門外の読者にとっては、やや理解しにくい部分もあるかもしれません。
しかし、診療における基本的な思考の枠組み自体は決して特殊なものではありません。
基本となる考え方を押さえておけば、致命的な判断ミスに陥ることは少ないはずです。


